乾癬(かんせん)について
乾癬とは?
遺伝的背景になんらかの環境因子が加わることで発症する皮膚疾患です。通常、皮膚の表面は28日~40日で生まれ変わりますが、これが大幅に短縮されることで角質が次々と剥がれ落ちてきます。
皮膚だけでなく、爪病変や関節症状など多彩な症状をきたします。かつては欧米人に多い病気と考えられてきましたが、近年は日本人でも増加傾向にあります。乾癬患者に肥満が多いことが知られており、脂肪細胞からアディポサイトカインという生理活性物質が分泌されます。これが全身的な炎症を引き起こし、インスリン抵抗性ならびに血管内皮細胞の機能障害をきたします。それに伴い、糖尿病、脂質異常、高血圧などさまざまな合併症を起こす頻度が高くなります。特に重症乾癬では動脈硬化や心筋梗塞を起こすリスクが高いことが知られており、乾癬マーチという概念が確立されています。すなわち乾癬は単なる皮膚病ではなく、全身性の炎症性疾患として治療を行う必要があります。
乾癬の治療法
乾癬には様々な治療法があります。乾癬治療のピラミッド計画を以下に示します(図1)。土台になるのが外用療法であり、外用のみでコントロールできる場合がほとんどです。しかし、中等度以上になると内服や光線療法も併用した方が良いでしょう。重症例では生物学的製剤(バイオ製剤)での治療が望まれます。生物学的製剤は最も治療効果が高く、かつ最も安全性が高いものであり、ピラミッドの頂点に位置します。
実際に当院で治療した症例を以下に示します。写真の無断使用や転用は固くお断りします。
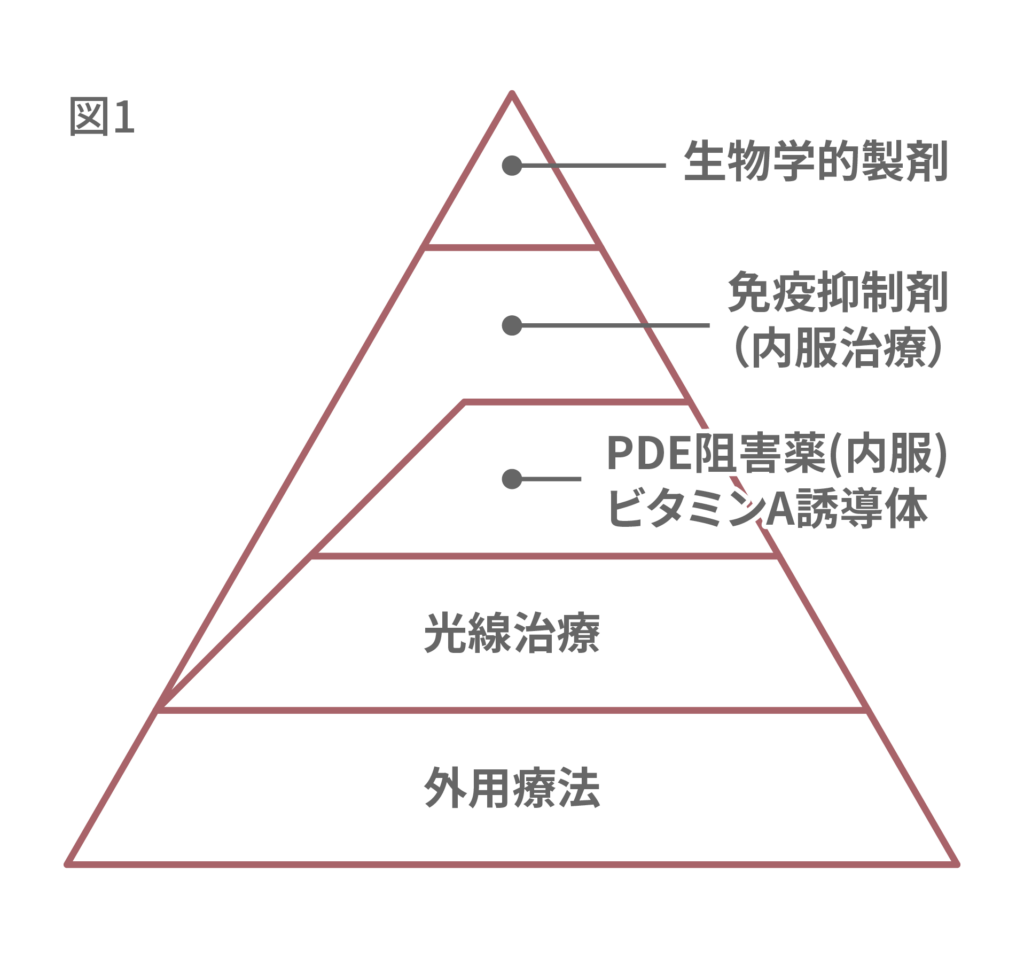
図1 乾癬治療のピラミッド計画
飯塚 一: J Visual Dermatol. 2017;16
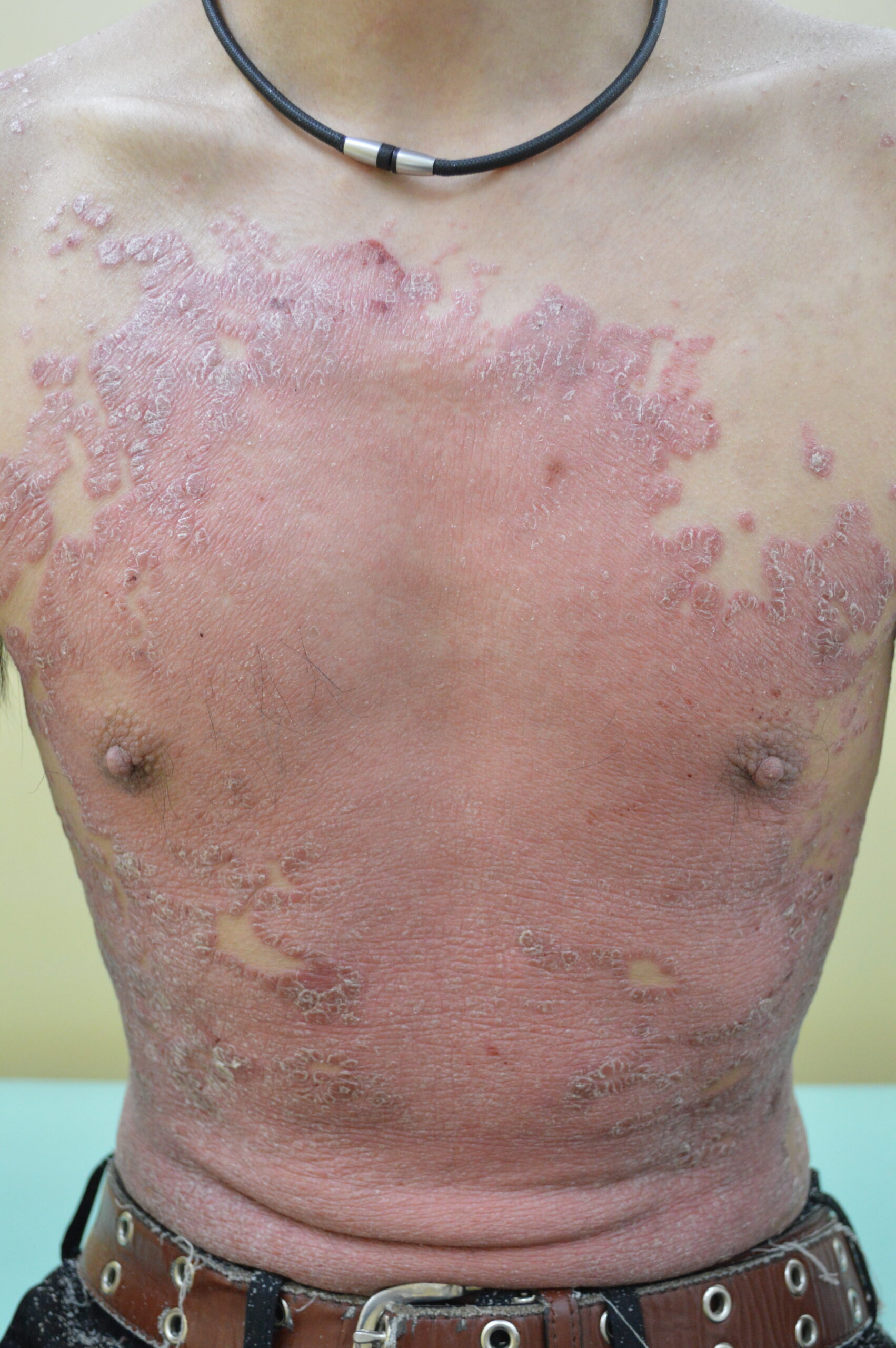
(a)治療開始前(胸)
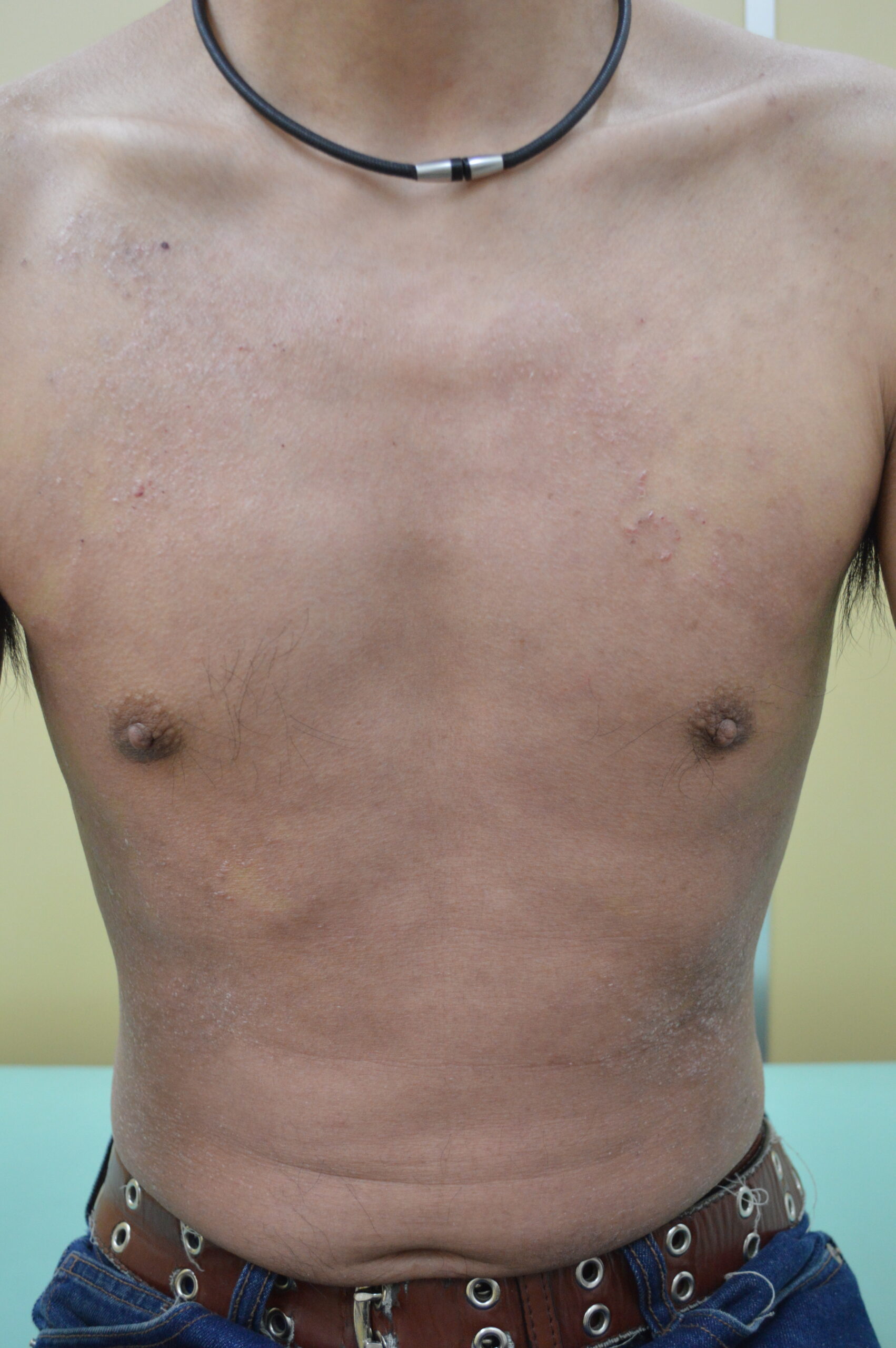
(b)投与後1ヵ月(胸)
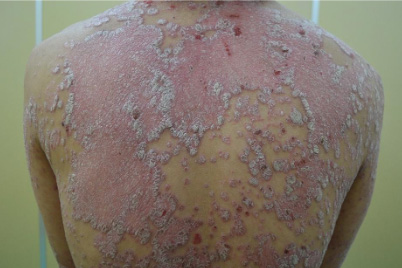
(c)治療開始前(背中)
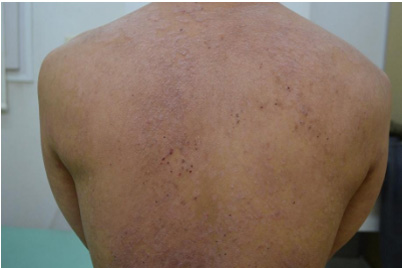
(d)投与後1ヵ月(背中)
【当院の症例1】30歳代男性の臨床経過
※ご本人の許可を得て写真を掲載
※使用薬剤:スキリージ(3ヶ月毎の投与でおもな副作用は感染症)
※全身に皮疹がおよぶ最重症型。投与1カ月後にほぼ寛解状態となり、3カ月後には皮疹は完全に消退した(PASI100達成)。現在は維持療法のみで他の治療は一切不要となった。
※紹介した症例は臨床症例の1例を紹介したもので、全ての症例が同様な結果を示すわけではありません。
(a)治療開始前
(b)投与後1ヵ月
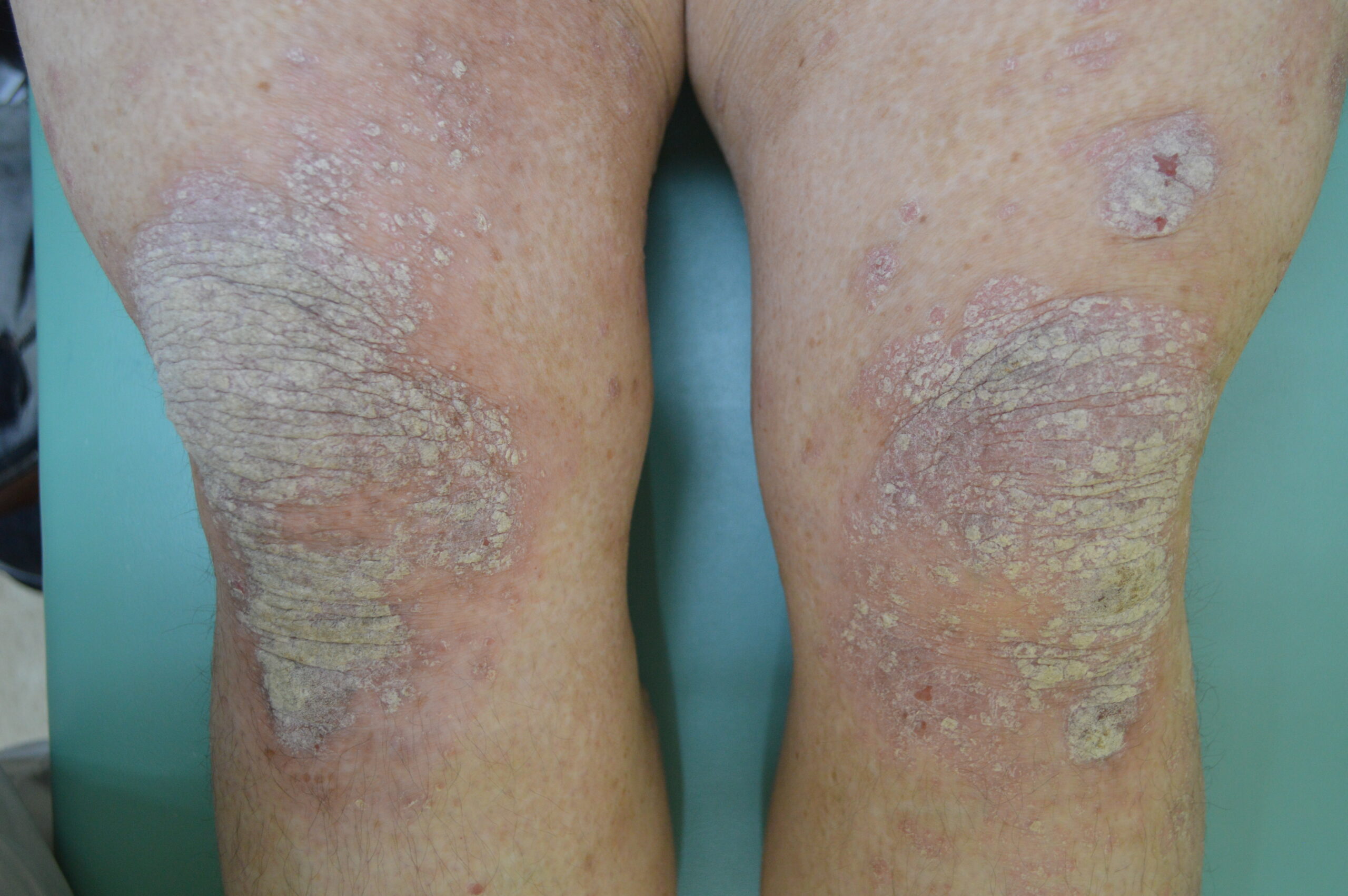
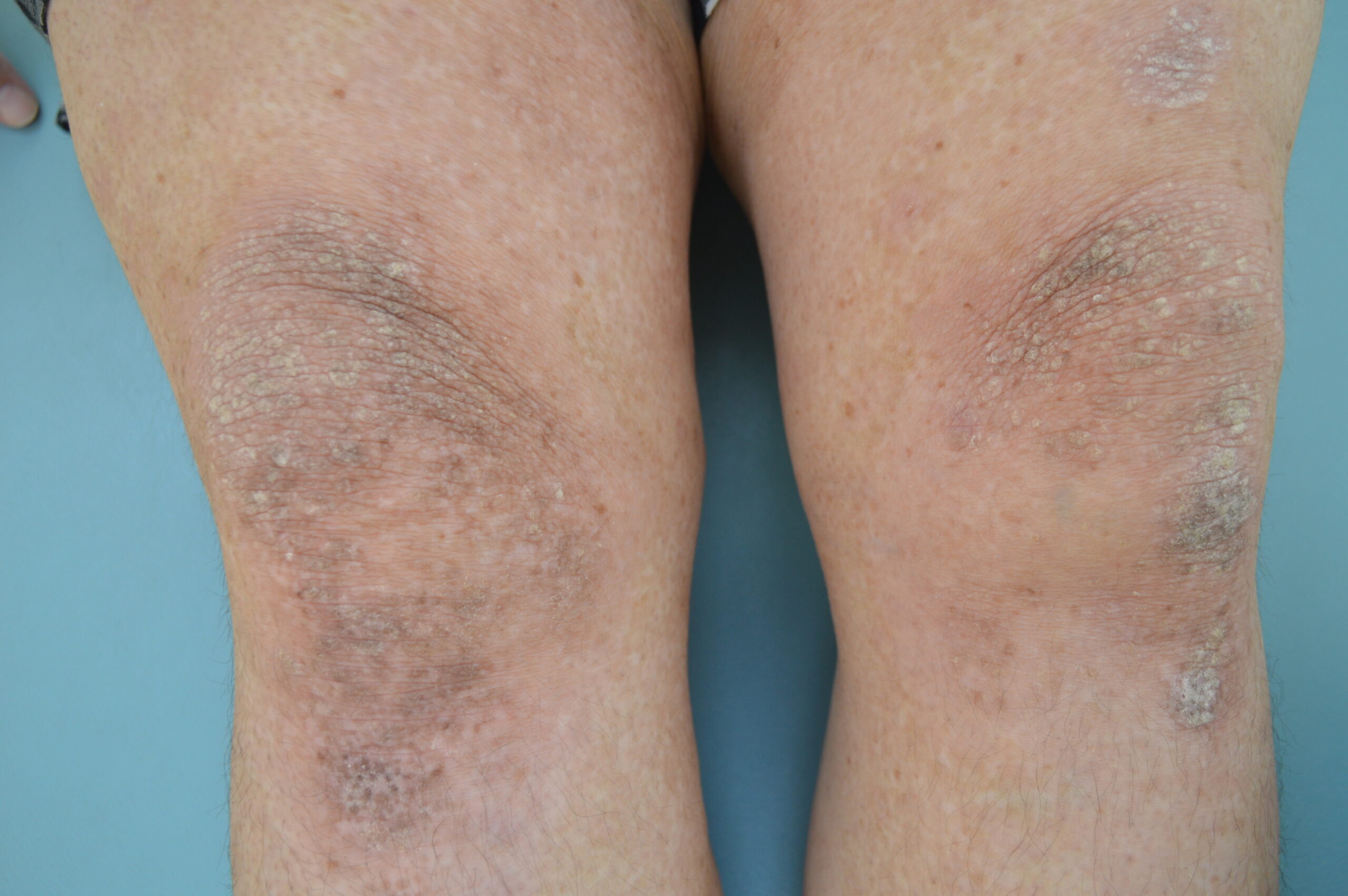
【当院の症例2】40歳代男性の臨床経過
※ご本人の許可を得て写真を掲載
※使用薬剤:ビンゼレックス(2ヶ月毎の投与でおもな副作用は真菌感染症)
※全身に皮疹がおよぶ最重症型。下肢の皮疹は1~2ヶ月で速やかに消退したが、背部はやや治療に難渋した。外用と光線療法も組み合わせて90%以上皮疹は消退した(PASI90達成)。夜も寝られないほどの激しい痒みがあったが今は痒みに悩まされることがなくなった。
※紹介した症例は臨床症例の1例を紹介したもので、全ての症例が同様な結果を示すわけではありません。
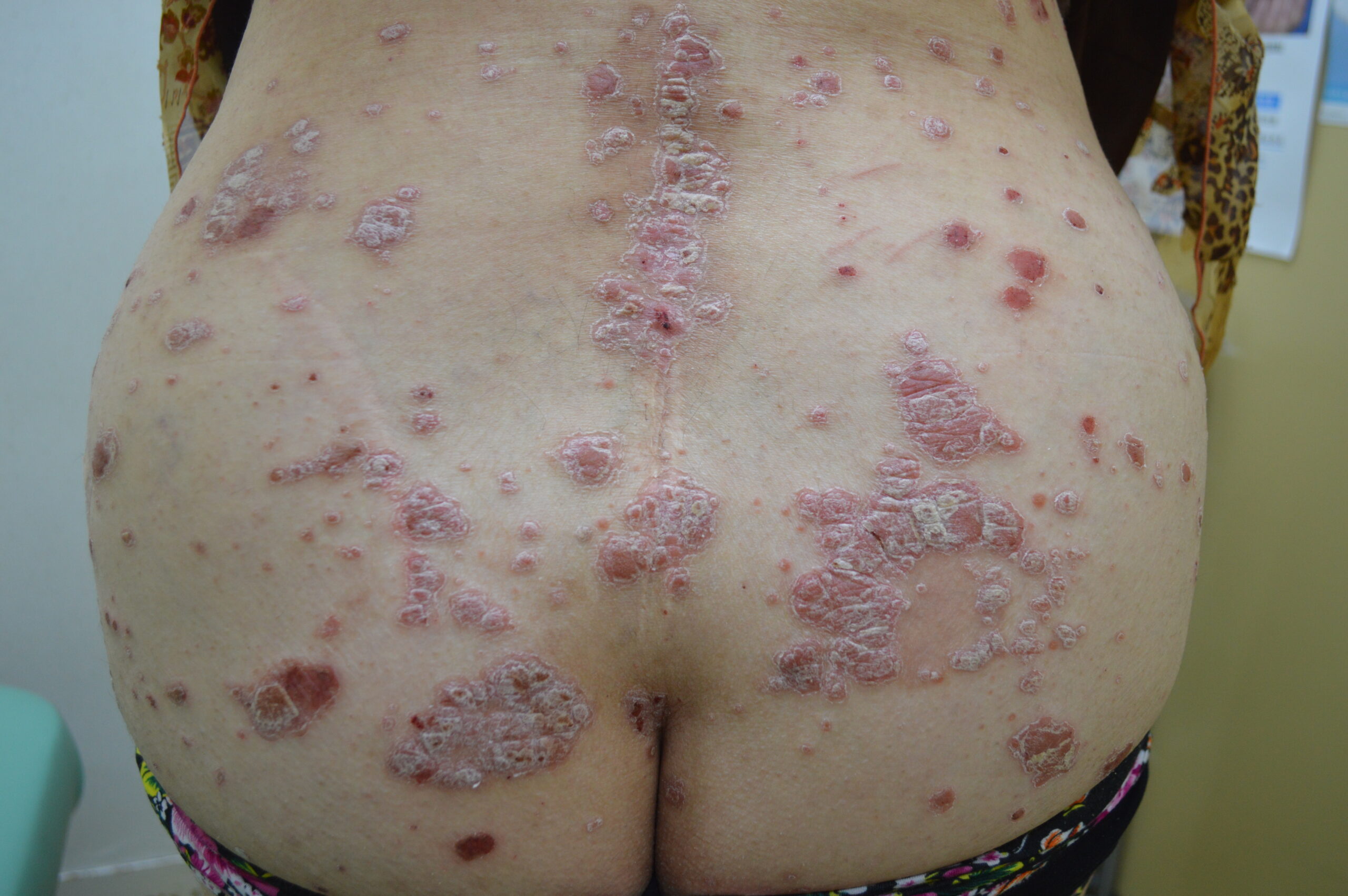
(a)治療開始前(臀部)
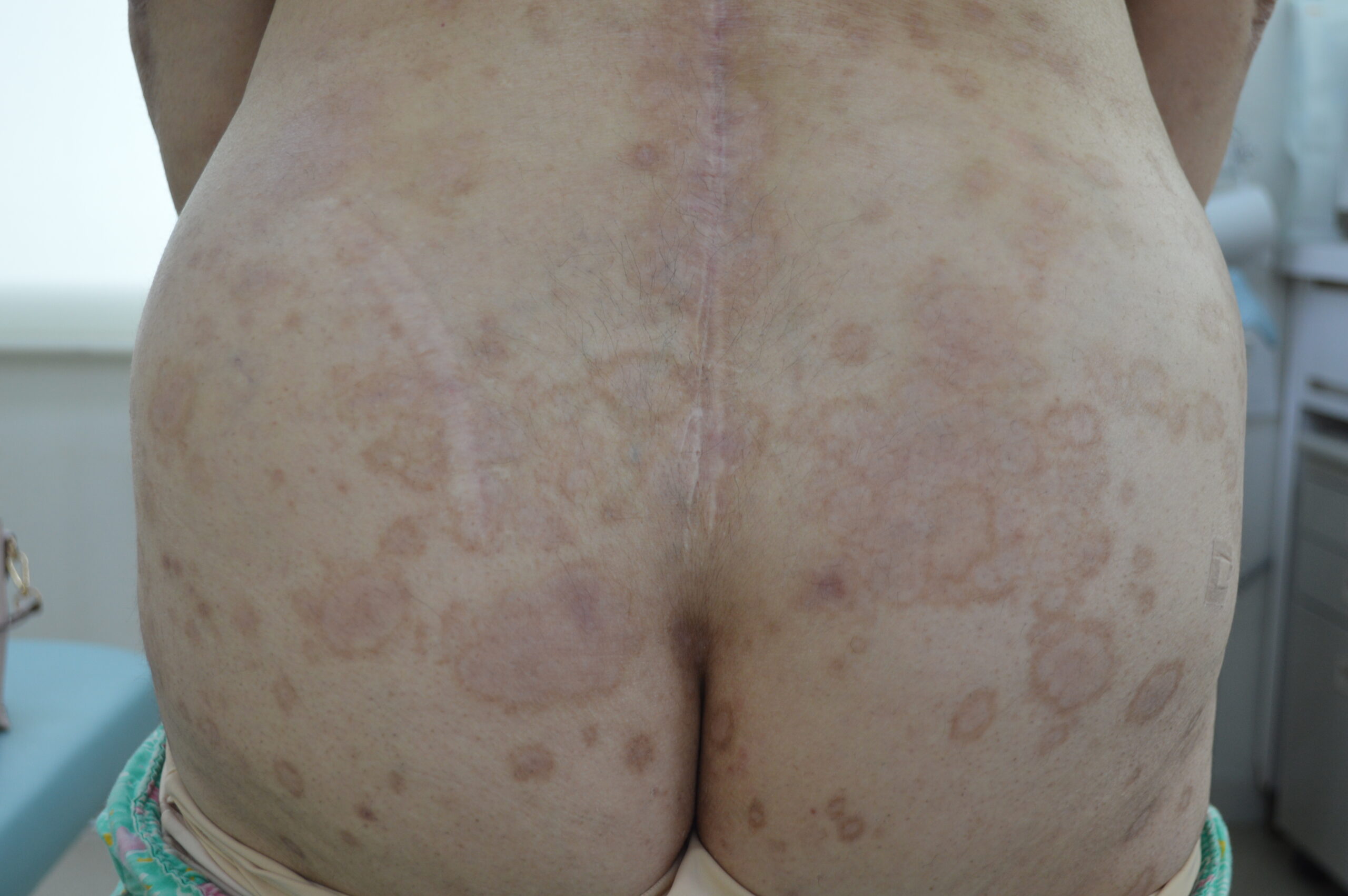
(b)投与後1ヵ月(臀部)
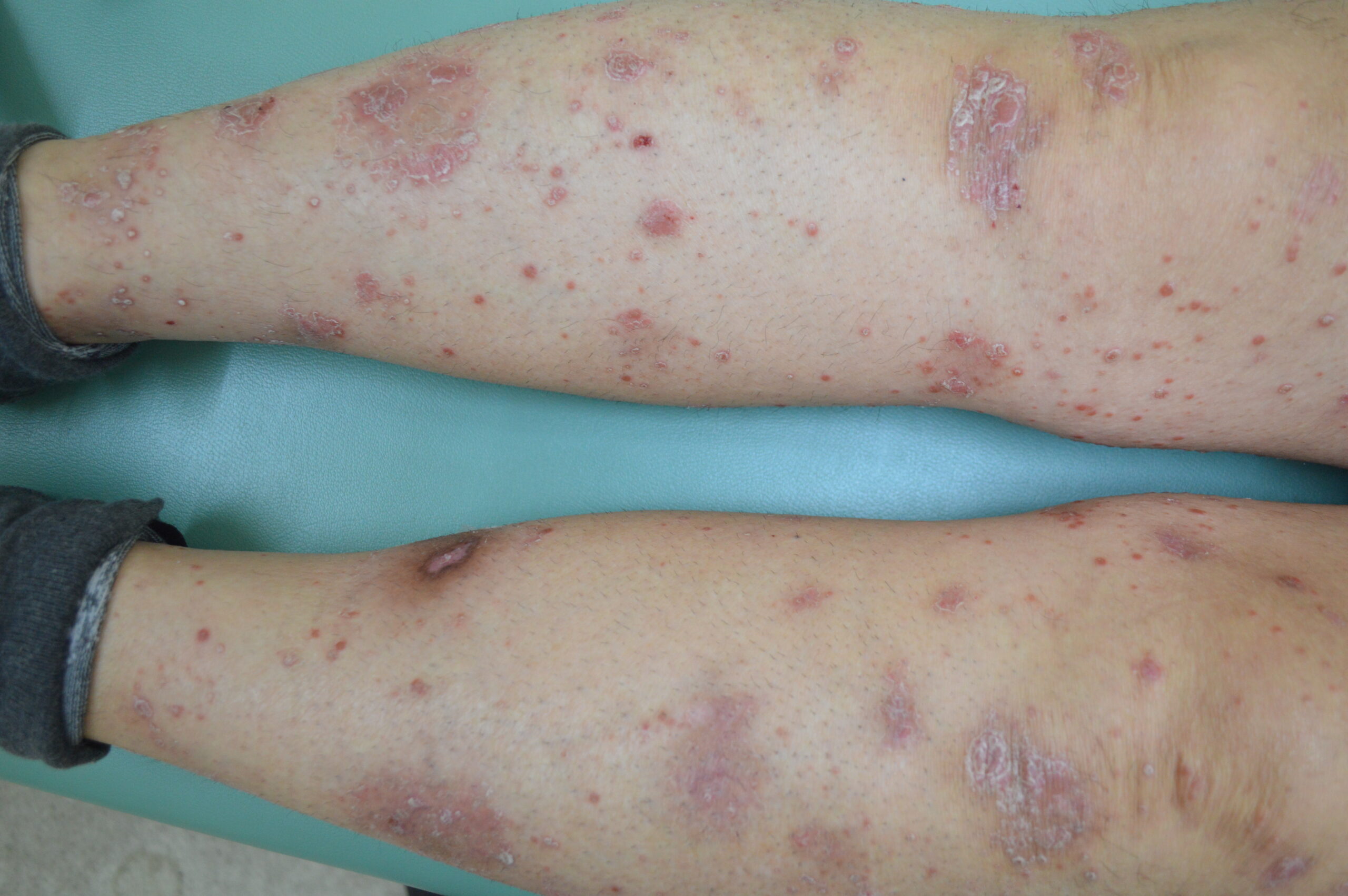
(c)治療開始前(下肢)
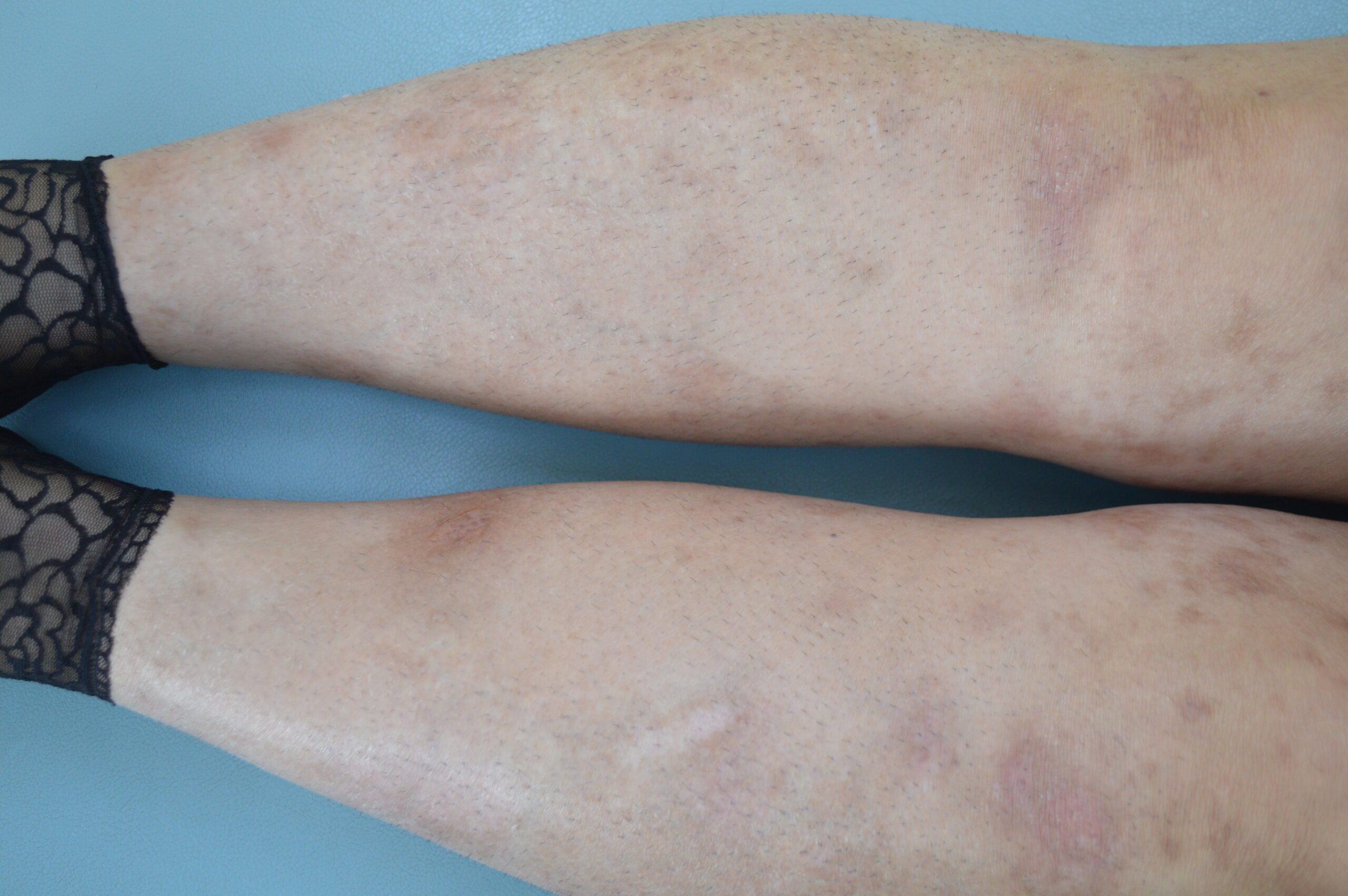
(d)投与後1ヵ月(下肢)
【当院の症例3】50歳代女性の臨床経過
※ご本人の許可を得て写真を掲載
※使用薬剤:スキリージ(3ヶ月毎の投与でおもな副作用は感染症)
※臀部と四肢におよぶ重症型。投与1カ月後にほぼ寛解状態となり、数カ月後には皮疹は完全に消退した(PASI100達成)。治療は中断となったが目立った増悪はなく経過。
※紹介した症例は臨床症例の1例を紹介したもので、全ての症例が同様な結果を示すわけではありません。
※生物学的製剤は高額な薬剤ですが、高額療養費制度を利用することで自己負担額を少なくすることができます。使用薬剤、投与スケジュール等は受診時にご相談ください。ただし実際の自己負担額は収入等によって変動しますので、ご自身でご確認いただく必要があります。
※開始するには感染症などのスクリーニング検査が必要になります。内科にご紹介させていただき、検査結果で問題がないことを確認してから投与開始となります。
治療法1 生活習慣の改善
乾癬は生活習慣病との関連性が指摘されています。特に肥満と皮疹重症度は密接な関係にあることが報告されています(文献1)。栄養バランス・禁煙・適度な運動・規則正しい生活を送ることなどが大切ですが、特に適正な体重コントロールが重要と考えられています。
つまり、薬剤ばかりに頼るのではなく、生活習慣に気を配ることも大切です。
(文献1)Armstrong AW et al. The association between psoriasis and obesity: a systematic review and meta-analysis of observational studies. Nutr Diabetes. 2012;2:e54.
治療法2 外用療法
ステロイド外用薬とビタミンD3外用薬の2つに分けられます。以前はこれらの薬剤を混合して処方されることが多々ありました。しかし、混合処方の問題点が指摘され、今では混合処方される機会は少なくなりました。
一方で、ステロイド外用薬とビタミンD3外用薬の合剤であるマーデュオックスやドボベットが発売され、乾癬の外用薬としては最も優れた薬剤として広く使われています。ドボベットは軟膏、ゲル、フォームの3種類ありますので部位によって、好みに合わせて使い分けることができます。
これらの外用薬の中で最も治療効果が高いのはドボベットフォーム®です。ドボベットフォーム®は薬剤が過飽和状態になっていることが有効性の高さの秘密で、病変部に十分な薬剤を塗布することができます。免疫細胞(Th17細胞など)が炎症性サイトカインを産生することで乾癬の病態に深く関与していますが、ドボベットフォーム®はこれらの炎症性サイトカインを最強のステロイド外用薬よりも効果的に抑えることが実験で示されています(文献2)。また、実臨床でもドボベットフォーム®は最強のステロイド外用薬であるクロベタゾールよりも治療成績が良いことが報告されています(文献3)。皮疹の範囲が広い場合や他の外用薬で治りにくい場合は是非使ってみるべきでしょう。
(文献2)Lovato P et al. Calcipotriol/Betamethasone Dipropionate Foam Inhibits Th17 Cytokine Secretion and Improves Epidermal Barrier Markers in a Human Th17 Skin Inflammation Model. Dermatol Ther (Heidelb). 2021;11:265-274.
(文献3)Yélamos O et al. Non-invasive clinical and microscopic evaluation of the response to treatment with clobetasol cream vs. calcipotriol/betamethasone dipropionate foam in mild to moderate plaque psoriasis: an investigator-initiated, phase IV, unicentric, open, randomized clinical trial. J Eur Acad Dermatol Venereol. 2021;35:143-149.
治療法3 光線療法
日光浴によって乾癬の症状が軽快することは古くから知られていました。治療法として応用することが試みられ、1974年Parrishらが内服ソラレンUVA(ultraviolet A)療法を行ったのが始まりです。その後、有効波長に関する研究が進められ、1984年オランダフィリップス社でナローバンドUVB(narrow-band ultraviolet B)蛍光管が開発されました。さらに不必要な照射を避けるためにターゲット型光線療法が開発されました(エキシマライト)。
光線療法は外用療法だけでは効果不十分な症例や、皮疹が全身におよぶ場合に有用です。まずは少ない照射量で週1回~2回を目安に開始します。日本皮膚科学会の「光線療法ガイドライン」によれば週2回程度行うことが推奨されますが、通院の負担が大きいかと思います。徐々に照射量を増やし、効果が現れてきたら通院頻度を減らしていくようにするといいでしょう。光線療法を継続することにより、寛解状態を得ることもできます。ただし、無制限の照射はせず、400回を超える場合には少なくとも50回ごとに治療法を再考することが望まれます。逆に考えれば週1回の照射でも400回を達成するには8年もかかる計算になりますので、安全性が確立されている治療法と言えます。光線治療は安全性だけでなく、費用対効果も高く、かつ他の治療法と組み合わせることも容易であり、乾癬治療の大きな軸をなす治療法であるといわれています(文献4)。
実際の治療ではドボベットフォーム®と光線療法を組み合わせると良いでしょう。さらに相乗効果を狙うなら、アプレミラスト(オテズラ®)、デュークラバシチニブ(ソーティクツ®)、エトレチナート(チガソン®)、MTX(リウマトレックス®)と組み合わせると大変有効であると考えられます。皮膚症状だけでなく、関節症状ともなった乾癬性関節炎に対しても高い効果が期待できます。実際にアプレミラスト(オテズラ®)と光線療法の併用によって、中等度~重度の乾癬に対して高い有効性があったことが報告されています(文献5)。ただし、シクロスポリンと併用することはできません。
紫外線の作用機序は非常に複雑です。中でも重要なのは炎症を引き起こす免疫細胞(Th17細胞など)がアポトーシスと呼ばれる状態になることで病変部から取り除かれます。また制御性T細胞と呼ばれる細胞が誘導されることで、過剰な免疫反応を抑え、免疫のバランスが保たれるようになります。これらの結果、アトピー性皮膚炎や乾癬を含む皮膚炎が改善されることが知られています。
(文献4)Richard EG, Hönigsmann H. Phototherapy, psoriasis, and the age of biologics. Photodermatol Photoimmunol Photomed. 2014;30:3-7.
(文献5)Bagel J et al. Apremilast and Narrowband Ultraviolet-B Combination Therapy for Treating Moderate-to-Severe Plaque Psoriasis. J Drugs Dermatol. 2017;16:957-962.
治療法4 内服療法
乾癬の内服薬はPDE4阻害薬(オテズラ®)、TYK2阻害薬(ソーティクツ®)、カルシニューリン阻害薬(シクロスポリン®)、MTX(リウマトレックス®)、JAK阻害薬(リンヴォック®)、ビタミンA誘導体(チガソン®)の6種類です。抗ヒスタミン薬が使われることもあるようですが、ほとんど効果は期待できません。
6種類いずれの薬剤も中等度以上の乾癬に優れた効果を発揮します。これら6種類の内服薬はいずれも優れた薬剤ではあるものの、安全性と効果の面で生物学的製剤に遠くおよびません。一覧表にまとめました。
乾癬の内服薬の一覧
| 内服薬 | オテズラ | TYK2阻害剤 ソーティクツ | シクロスポリン ネオーラル | MTX リウマトレックス | JAK阻害薬 リンヴォック | チガソン |
|---|---|---|---|---|---|---|
| 長所 | ・優れた効果 ・長期安全性が高い ・関節症状にも有効 | ・最も効果が高い内服薬の1つ ・安全性が高い | ・優れた効果 ・効果発現が速い | ・優れた効果 ・関節症状に有効 ・最も安価である ・毎日内服する手間が不要 | ・優れた効果 ・安全性が高い ・関節症状にも有効 | ・優れた効果 |
| 短所 | ・消化器症状の副作用あり ・値段が高い | ・値段が高い ・処方できるのは学会の承認施設のみ ・処方前に検査が必要 | ・腎機能障害などの副作用あり ・長期安全性に問題あり ・値段が高い | ・肝障害・間質性肺炎などの副作用あり ・定期的なチェックが必要 | ・最も値段が高い | ・肝障害・間質性肺炎の副作用あり ・値段が高い ・男性は6カ月、女性は2年間の避妊が必須 |
| 値段 | 約17,800円 ※先発品のみ、後発品はなし | 約24,940円 ※先発品のみ、後発品はなし | ・先発品5,700円~17,000円程度 ・後発品3,300円~10,000円程度 | ・先発品500円~1,000円程度 ・後発品330円~660円程度 | 約44,700円 ※先発品のみ、後発品はなし | ・先発品5,000円~10,000円程度 |
※値段は1ヵ月30日分の3割負担額。値段は投与量によって大きく変わり、高用量または低用量の場合、表示の範囲外になることもあります。値段を比較するとMTXが非常に安価であることが一目瞭然です。
デュークラバシチニブ(ソーティクツ®)の有用性
2022年11月に発売開始となった世界初のチロシンキナーゼ2(TYK2)阻害薬です。1日1回の経口薬で優れた効果を発揮します。乾癬の病態ではJAK-STAT経路と呼ばれる細胞内シグナル伝達が重要であることが知られています。JAKにはJAK1、JAK2、JAK3、TYK2の4種類ありますが、その中でもTYK2はインターロイキン12(IL-12)、インターロイキン23(IL-23)、type Iインターフェロン受容体の機能的応答を活性化します。これらのサイトカイン経路は乾癬における病的な炎症に関与しているため、TYK2阻害剤であるデュークラバシチニブ(ソーティクツ®)は乾癬の治療薬として有用です。TYK2だけを選択的に阻害するため、他のJAK阻害薬に比べて副作用が少ないのが特徴で、内服薬では最も効果的かつ安全性の高い治療薬の1つです(文献6)。
(文献6)Krueger JG et al. Tyrosine kinase 2 and Janus kinase‒signal transducer and activator of transcription signaling and inhibition in plaque psoriasis. J Am Acad Dermatol. 2022;86:148-157.
治療法5 生物学的製剤
乾癬の病態に大きな影響を及ぼしている原因物質をターゲットとした治療法です。2023年4月現在で12種類の生物学的製剤を使うことが可能になりました。TNF製剤、IL-23製剤、IL-17製剤の3タイプにわけられます。投与間隔は製剤によって大きく異なります。短いもので2週間毎、長いもので3カ月毎の投与になります。このうち投与間隔が4週間以内の製剤では在宅での自己注射が認められています。通常は3ヶ月分処方することが多く、通院の負担を少なくすることができます。
| TNF製剤 | レミケード、ヒュミラ、シムジア |
|---|---|
| IL-17製剤 | コセンティクス、トルツ、ルミセフ、ビンゼレックス |
| IL-23製剤 | ステラーラ(ウステキヌマブBS)、トレムフィア、イルミア、スキリージ |
| IL-36製剤 | スペビゴ |
表1 乾癬で使われる生物学的製剤
効果・安全性の面では生物学的製剤が最も優れており、他のどんな治療法もおよびません。皮疹完全消失率が60%を超える製剤もあり、驚異的な効果があります。最大の欠点は値段が高いこと、使える施設が限られているということです。非常に高価な薬剤ですので、3割負担ではなく、高額療養費制度の適応になることがほとんどですが、それなりの費用負担は生じます。負担額は年齢や収入、その他の条件によって大きく異なります。費用負担の問題がなければ、中等度~重症の乾癬(特に関節症状を伴う場合)には生物学的製剤が最も推奨されます。重症乾癬は内服や外用薬だけでは限界があります。
前述の乾癬マーチは若年の重症乾癬で特に進行が速いことが知られており、早期の生物学的製剤の導入が望まれます。実際に海外では生物学的製剤での治療で心筋梗塞の発症リスクが減少したことが報告されています(文献7)。
当院は日本皮膚科学会の承認施設であり、生物学的製剤での治療が可能です。重症乾癬の患者さんの治療のお役に立てることができれば幸いです。
(文献7)Wu JJ et al. The risk of cardiovascular events in psoriasis patients treated with tumor necrosis factor-α inhibitors versus phototherapy: An observational cohort study. J Am Acad Dermatol. 2018;79:60-68.
生物学的製剤は値段が高い~もっと安くて良い治療法はないのか?
軽症の乾癬は外用薬のみで十分ですが、重症例では生物学的製剤が第一選択となります。高額療養費制度で自己負担を減らすことはできますが、それでも費用が問題になります。まず最初に検討すべきはウステキヌマブBSです。これも生物学的製剤ですが、バイオシミラーと呼ばれるもので比較的安価です。診察代を含め1カ月あたりで15,000円程度です(3割負担の場合)。費用対効果は抜群です。3カ月に1回の投与で済むので利便性が高く遠方の方にもお勧めできます。詳細は当院ホームページ「なぜウステキヌマブBSなのか?」をご参照ください。
次の選択肢としてお勧めなのが紫外線治療です(保険適用あり)。特に皮疹の範囲が広い場合にお勧めします。また冬になると乾癬が増悪し、夏になると軽快する方には紫外線がかなり効く可能性があります。当院で導入しているダブリン3シリーズは360度から全身に効率よく照射できるため、短時間で大きな成果をあげることができます。有害な紫外線は全てカットしており、安全性の高い治療法です。時間は30秒~2分程度と短時間で終了します。状態にもよりますが、まずは週1回程度から開始し、症状が落ち着いてきたら徐々に期間を空けていきます。費用は3割負担で1回1020円なので高価な薬剤に比べれば費用対効果に優れています。

もう1つお勧めなのがリウマトレックスです。関節リウマチで使われる薬剤ですが非常に安価です。乾癬に対しても有効性が知られており、最大量16mg投与で約3割の患者さんで皮膚症状が75%程度消退します(PASI75達成率3割)。有効性や安全性は生物学的製剤には到底およびませんが、費用対効果に優れています。詳細は当院ホームページ「リウマトレックスの有用性」をご参照ください。
Key Points
①ウステキヌマブBSは生物学的製剤だが、比較的安価で利便性に優れている
②安価で効果の高い全身療法は紫外線治療、リウマトレックスである
なぜウステキヌマブBSなのか?
乾癬は難治性皮膚疾患の代表格です。有効な治療法はたくさんありますが、どの治療法がベストなのか専門医でも頭を悩ませるところです。費用との兼ね合いもあります。
乾癬治療で最も効果が高いのは生物学的製剤ですが、治療費がネックになります。しかし現在、ウステキヌマブBSが発売され、治療選択に大きな変革をもたらしていることは間違いありません。ウステキヌマブBSはステラーラの後発品(正確にはバイオシミラーと呼ばれます)ですが、ステラーラと同等の効果があることが証明されています。スキリージやビンゼレックスなど最新の生物学的製剤に比べると治療効果は劣りますが、費用対効果は抜群です。
下記の表にオテズラ、ソーティクツ、ウステキヌマブBSの治療費やその他の特徴をまとめました。ウステキヌマブBSの優位性が一目瞭然です。オテズラ、ソーティクツ内服中の方はウステキヌマブBSへの変更を是非検討してみるべきでしょう。また約3カ月に1回の通院で済むので、利便性が高く、遠方の方にもお勧めできます。実際に当院には道東や道南の方にも通院いただいていますのでお気軽にご相談ください(注;投与には一定の要件が必要になります。初診時は適応があるかどうかを判断し、感染症のスクリーニング検査が終わってから投与開始となります。予めご了承ください)。
| 費用※ | 75%改善率※ | 投与頻度 | 難治部位への効果 | |
| オテズラ | 15,360円 | 3~4割 | 1日2回 | やや良い |
| ソーティクツ | 22,800円 | 7割 | 1日1回 | 良好 |
| ウステキヌマブBS | 14,080円 | 7割 | 12週に1回 | 良好 |
※費用は3割負担での30日あたりの自己負担額を示す(ウステキヌマブBSの薬価は131,440円ですので131,440÷84日×30日×0.3で算出しています)
※上記とは別に診察代や皮膚科特定疾患指導管理料Ⅰなどがかかります
※PASI75とは乾癬の皮膚症状が75%消退することを意味します
Key Points
①ウステキヌマブBSは費用対効果に優れている
②ウステキヌマブBSは利便性に優れており、長期安全性も確立されている
リウマトレックスの有用性
リウマトレックス(以下MTX)は中等度~重症の乾癬に対して大変有用な薬剤です。MTXが乾癬の治療薬として日本で使われるようになったのは最近のことです。MTXの歴史は古く、関節リウマチの第一選択薬として、また欧米では乾癬の治療薬として広く使われています。MTXの利点は関節症状に有効であること、値段が安いという点です。総説論文によればオテズラ60mgとMTX16mgの皮疹改善率ほぼ同等であることが示されています(文献1)。関節症状があると不可逆的な関節破壊を起こすリスクがあるため、生物学的製剤が最も推奨されますが、次善の策としてMTXが有力と考えられます。
内服方法は?
毎日内服するのではなく、週1~2回だけ内服します。週1回4mgから開始します(例えば毎週水曜の朝食後など)。効果や副作用の有無をみながら徐々に増量していきます。
副作用は?
大部分の方は副作用なく継続できますが、消化器症状(口内炎、嘔気、下痢など)や肝障害などの副作用があります。また、内服中は感染症、骨髄抑制(血球減少)、間質性肺炎、リンパ増殖性疾患などに常に注意が必要です。定期的な採血が必要になります。飲酒は副作用のリスクとなるので最小限としましょう。また喫煙は薬の効果を低下させ、乾癬の病態に悪影響を及ぼします。禁煙を心がけましょう。
葉酸の内服
MTXは葉酸の働きを阻害することにより効果を発揮します。同時に葉酸の働きが阻害された影響により生じる口内炎、吐き気、下痢、肝機能の異常などがあります。これらの副作用は、MTXの投与量が多くなるにつれて起こりやすくなるため、葉酸(フォリアミン®)を補給することである程度防ぐことができます。MTX内服の翌日または翌々日に飲みます。
スクリーニング検査
生物学的製剤と同様にリウマトレックスの投与前にスクリーニング検査が必要になります。内科をご紹介させていただき、問題ないことを確認してから投与開始となります。ご了承ください。
Key Points
①MTXは週1~2回の内服で済むので利便性が高く、安価で費用対効果に優れている
②副作用が対策として葉酸の服用や定期的な採血が必要になる
(文献1)Griffiths CEM al: Psoriasis. Lancet 2021;397:1301–15.
乾癬の治療薬ドボベット
乾癬は遺伝的背景と生活環境が複雑に関与して発症する疾患です。近年、生物学的製剤をはじめ乾癬の治療は飛躍的に進歩しました。しかし、乾癬の治療薬は値段が高い薬が多いため、なるべく安くて良い治療法を提案することも重要と考えます。
重症の乾癬患者さんの数はそれほど多くはなく、ほとんどは軽度~中等度です。費用対効果の点でも治療の土台となるのは外用です。乾癬はビタミンD3外用薬とステロイド外用薬が基本になりますが、両者をともに含む配合薬がドボベットです。ドボベットは発売当初3割負担で軟膏1本約1250円ほどでしたが、年々薬価が引き下げられ、2023年現在で1本あたり約850円となりました。値段が安くなっただけでなく、軟膏、ゲル、フォームの3種類の剤型があり、大変使いやすくなりました。
ドボベットフォームは数ある外用薬の中で最も治療効果が高く、世界中で使われています。長期の安全性も証明されており、安心して使っていただけます。上手く使いこなすことで内服の全身療法に劣らないほどの効果があることも報告されています(文献1)。ドボベットフォームは傾けたり、逆さにしても使用可能です。皮膚から拳1つ分ほどの距離を取って噴霧してください。
頭部の乾癬に対してはドボベットゲルが有用です。お風呂あがりの外用で問題ありませんが、ドライヤーで髪を完全に乾かす前に外用することが重要です。頭皮が乾いた状態だと「薬剤吸収率」が落ちるため十分な効果が得られません。乾癬に限らず外用治療で大切なことは、「皮膚病変部に薬剤を吸収させなければ効果は得られない」と意識することです。当然のことのように思われるかもしれませんが、意識するかしないかで結果は大きく変わります。頭皮は難治部位と考えられていますが、全身療法は必須ではなく、外用療法の工夫で十分対応できることがあります。
Key Points
①ドボベットは乾癬に対して最も優れた外用薬の1つである
②ドボベットを上手く使うことで中等度の乾癬も十分コントロール可能である
③頭部乾癬では頭皮が湿った状態でドボベットゲルを外用する
(文献1)Bewley AP et al. Calcipotriol plus betamethasone dipropionate aerosol foam vs. apremilast, methotrexate, acitretin or fumaric acid esters for the treatment of plaque psoriasis: a matching-adjusted indirect comparison. J Eur Acad Dermatol Venereol. 2019;33:1107-1115.
乾癬は冬場に増悪する
冬は夏に比べて乾癬が増悪しやすいことが報告されています(文献1)。頭部の湿疹が悪くなってきたと受診され、初めて乾癬の診断がつくことも珍しくありません。頭皮に赤い局面が形成され、フケがぼろぼろ落ちてくる症状は乾癬が強く疑われます。頭部は乾癬の初発疹が生じやすく、脂漏性湿疹または慢性湿疹と診断され見逃されやすい部位でもあります。
冬になると夏に比べて日照時間が短くなり、厚手の服を着るので紫外線の暴露量が減少します。日光に当たる時間が少なくなることで体内のビタミンD濃度が低下し、乾癬が増悪することがわかっています(文献2)。実は乾癬には「紫外線療法」もあるほどです(注:「紫外線療法」は日光浴とは別物です)。前回のトリビアで述べたように、ドボベット外用薬にはビタミンDが配合されています。ステロイドを含まないビタミンD外用薬であるドボネックス軟膏やオキサロール軟膏を使うのも悪くはありません。また冬場の乾燥はかゆみを生じ、掻破行動によって皮疹が増悪すると考えられます。衣服がこすれたり搔破など機械的刺激によって皮疹が誘発されることをケブネル現象といい、乾癬はケブネル現象をきたす代表疾患の1つです。肘や膝の皮疹はケブネル現象が関与しています。
以上より日常対策が見えてきます。シャンプーで頭部を洗うときは優しく洗いましょう。爪を立ててゴシゴシ洗うと乾燥が助長されるうえにケブネル現象が誘発されます。お風呂あがりの皮膚が湿っているうちに外用しましょう。時間がたって皮膚が乾いた状態になると外用薬がなじみにくくなります。特に頭部はドライヤーで乾かす前にドボベットゲルを外用することです。また、熱すぎるお風呂や石鹼の使い過ぎは皮脂を落とし、肌がさらに乾燥してしまうので注意が必要です。

Key Points
①冬場は紫外線の減少によりビタミンD濃度が低下し、乾癬の症状が増悪する
②冬場の乾燥・衣服の機械的刺激によってケブネル現象が誘発されやすくなる
(文献1)Park BS et al. Factors influencing psoriasis: an analysis based upon the extent of involvement and clinical type. J Dermatol. 1998;25:97-102.
(文献2)Gisondi P et al. Vitamin D status in patients with chronic plaque psoriasis. Br J Dermatol. 2012;166:505-10.

